もう1つの減量手術「腹腔鏡下スリーブ・バイパス術」は、2007年に私が術式を開発し、2018年に先進医療となり、2024年にようやく保険適用となりました。開発から保険適用まで、実に17年の歳月がかかったわけです。「腹腔鏡下スリーブ・バイパス術」の保険適用はBMI35以上で糖尿病を併発していること、6か月以上の内科的治療を行なっていること、です。
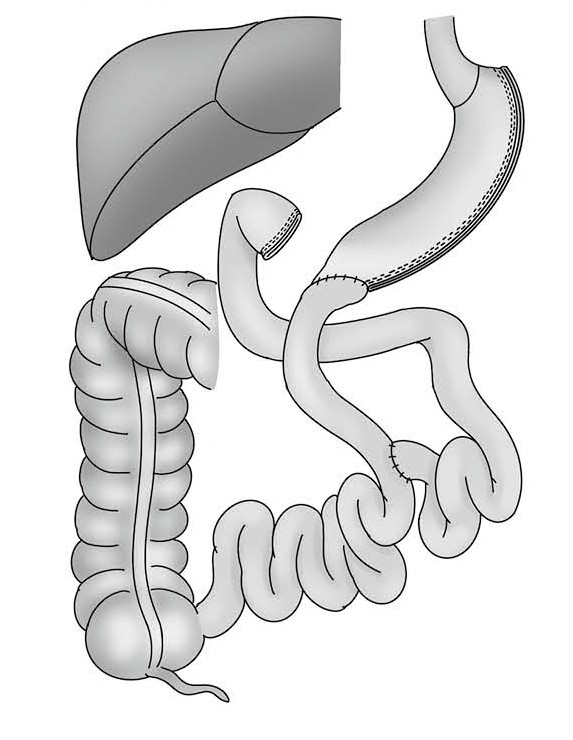
重症糖尿病患者に適した腹腔鏡下スリーブ・バイパス術(イラスト/四谷メディカルキューブ)
この治療は欧米で一般的な胃バイパス術と同様に、食物が十二指腸を通らないように迂回するのが特徴です。まず胃をスリーブ状切除で細くし、十二指腸を切り離して小腸に繋ぐため、十二指腸と小腸の一部をバイパスしている状態になります。胃バイパス術と異なり、残った胃の内視鏡検査も可能です。
腹腔鏡下スリーブ・バイパス術は、糖尿病に対し高い効果を発揮します。手術によって十二指腸を食物が通らなくなることで、様々なホルモン分泌に影響を与えることがわかっています。詳細なメカニズムについては研究中ですが、現在、以下の効果が判明しています。
【1】消化管ホルモンGLP-1の分泌が増加する
【2】胆汁酸が短いサイクルで取り込まれるため、胆汁酸の血中濃度が増加する
【3】腸内細菌のバランスが整う
【4】迷走神経のバランスが整うことによりインスリン分泌が増加し、インスリン抵抗性も減少、糖尿病が改善する
腹腔鏡による手術のため、傷の大きさは最大で1.5センチほどで、開腹手術に比べて身体への負担はかなり少ないです。入院も腹腔鏡下スリーブ状胃切除術で3泊4日程度、腹腔鏡下スリーブ・バイパス術で4泊5日程度と短かく、術後の合併症は嘔吐、胸やけ、貧血などがあり、重篤な合併症である縫合不全などは少数報告されています。なお、BMI50を超える高度肥満の場合は腹腔鏡下スリーブ状胃切除術では十分な体重減少効果がみられないこともあり、腹腔鏡下スリーブ・バイパス術が推奨されます。
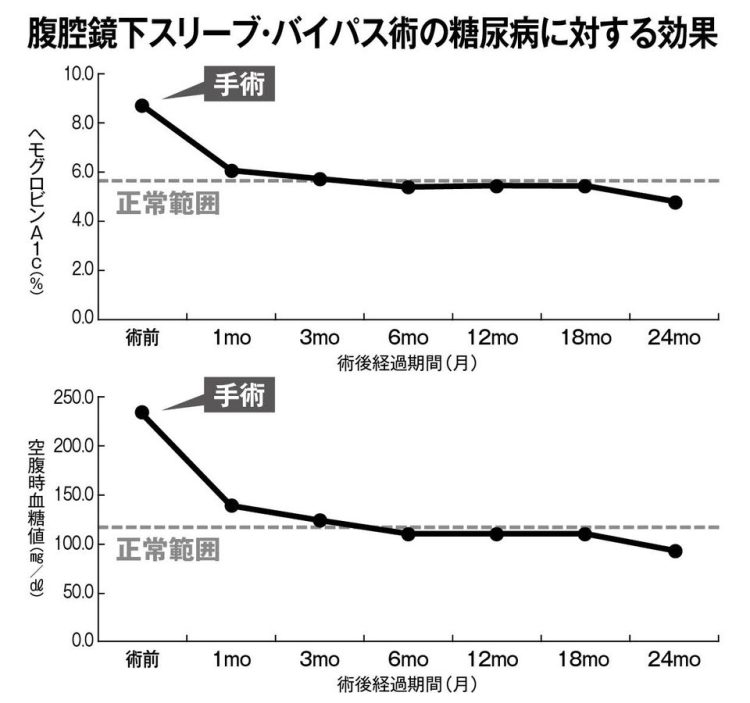
糖尿病患者に対する腹腔鏡下スリーブ・バイパス術後のヘモグロビンA1c、空腹時血糖値の推移(データ/四谷メディカルキューブ)
減量手術を受けると体重は減少しますが、時間が経つにしたがって徐々に食べられるようになります。高度肥満の方は、「食欲がなくても、何となく食べてしまう」「ストレスがかかると食べてしまう」という「心理的食習慣」を持つ場合が多いので、術後のケアが重要になります。食生活改善や生活習慣指導、心理的対策をしっかりしないと、せっかく減量手術をしてもリバウンドの可能性があるからです。