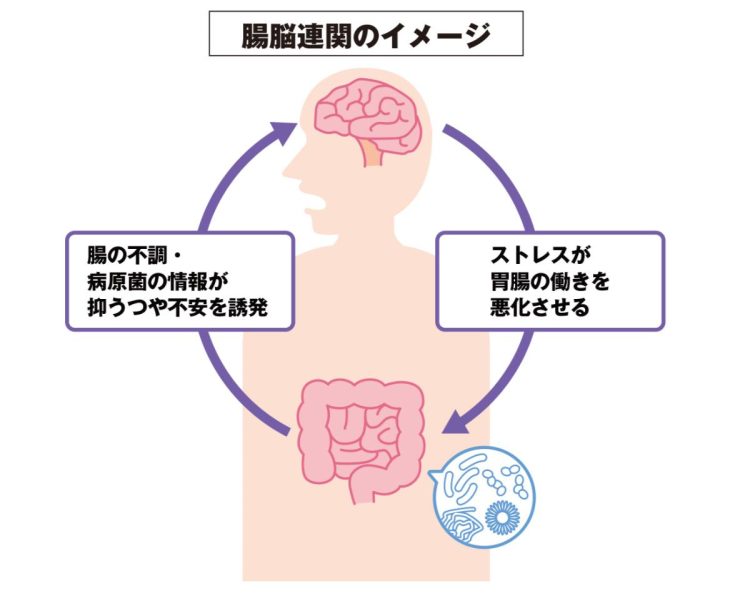
腸は独立して働く「第2の脳」
動物の進化の歴史を振り返ると、臓器はまず腸が発生し、そこから枝分かれして腎臓が作られます。つまり、腸と腎臓は兄弟のような関係にあります。一方、脳は腸が効率的に働くようにコントロールすることを目的に、腎臓の後に発生しました。腸と腎臓は、脳との間に密接な神経のバイパス経路を持っていますが、腸から腎臓、そして脳という発生の順番を考えると、腸と腎臓が人体にとっていかに大切な臓器であるかがわかります。現在、腸と脳の緊密な関係についての研究が進んでいます。腸は「第2の脳」といわれ、脳からの指令がなくても独立して働くことができます。腸と脳が密接に連携をとり、影響を及ぼし合うのが「腸脳連関」です。
腸が病原菌に感染すると脳にその情報が伝わり、食欲や消化管から分泌されるホルモンに変化が生じることが報告されています。逆に、脳がストレスを感じると腸が動いて腹痛を起こしますが、これも腸脳連関によるものです。
腸と脳は密接に連携し、影響を及ぼし合う
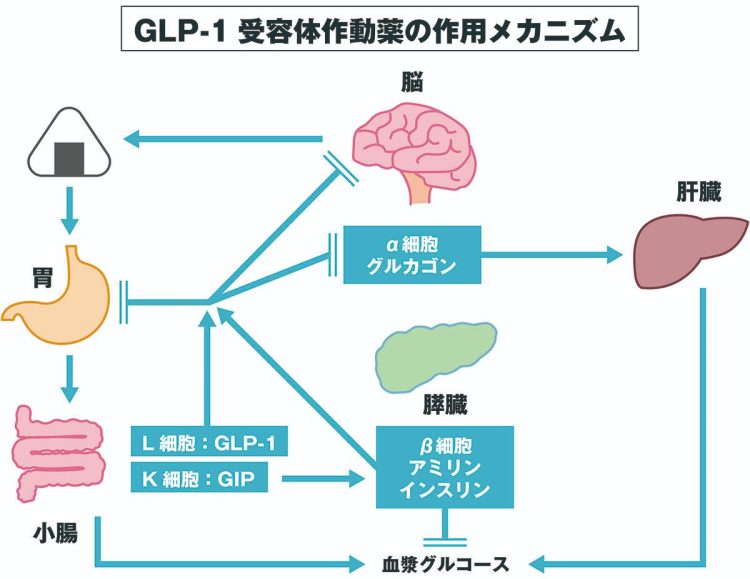
最新の糖尿病治療薬でいえば、保険承認されているGLP-1(グルカゴン様ぺプチド1)が食欲抑制薬として注目されています。GLP-1は1983年に発見された消化管ホルモンで、炭水化物が腸管に入ると腸が認識して分泌されます。すい臓のβ細胞に作用してインスリンを分泌し、血糖値を下げる働きをしますが、血糖を下げるだけでなく、脳の視床下部に作用して食欲を抑制する働きもあります。
これまでも食欲抑制薬はありましたが、服用すると嘔吐や悪心(嘔気)などを引き起こすことがありました。しかし、GLP-1の類似物質を患者が自ら注射すると(GLP-1は患者が自ら皮下注射します)、食べることを考えなくなったり、食べなくてもいいと思えるようになりました。この薬は2023年に肥満症治療薬として追加承認され、服用などに一定の縛りはあるものの、体重減少に効果があるという点で注目に値します。
小腸内のL細胞とK細胞でそれぞれつくられるGLP-1およびGIPがすい臓のβ細胞に作用してインスリンの分泌をうながす。さらに脳に作用して満腹感をもたらす
GLP-1については、ほかにも腸内細菌に作用して免疫力を高める働きも報告されています。私も動物実験で肝炎を抑制することを確認しています。ダイエット薬として安易に使用されるようになったため、厚生労働省は使用に際して厳しい条件を付けていますが、食欲抑制と体重減少効果があるのは明らかです。これもまた、“貪欲な臓器”である腸が脳に対して大きな影響を与えている結果なのです。
一方、「腎脳連関」についても、新しい難治性高血圧の治療法の治験が進んでいます。この治療法は、腎動脈の周囲にあって脳と繋がる神経を切断するために、腎動脈の内側からレーザーや超音波を照射して周囲の神経を焼き切ります。当初、神経の切断によって脳から腎臓に発する「ナトリウムを再吸収せよ」という伝達指令が阻害されるため「血圧が低下する」と考えられていました。「神経切断によって強制的に減塩する」という考え方に基づいていたからです。ところが実際に切断してみると、全身の血管が拡張したことによって血圧が低下したのです。
なぜ血圧が低下したのか。脳と腎臓の間の神経経路はそれぞれ双方向あります。腎臓は流れ込んでくる血液の量に応じて、脳に「血管の広さ」を調整するための指令を出します。水道の栓を開け閉めしているイメージです。血流が低下すると腎臓は脳に「血管を閉めて血圧を上げろ」という指令を出しますが、腎臓から脳への神経経路を焼き切ることこの指令をブロックし、その結果血管が広がり血圧が低下したのです。腎臓が脳に対して指令を出しているためにこの治療が血圧低下に有効だったわけですが、“貪欲な臓器”である腎臓の、メタボリックドミノにおける高血圧への影響の大きさが示された事例といえるでしょう。